Protocolo diagnóstico de amenorrea en adolescentes
Protocolo diagnóstico de amenorrea en adolescentes
M.J. Rodríguez Jiménez(*), I. Hernández de la Calle(**).
(*) Servicio de ginecología y obstetricia Hospital Universitario Infanta Sofia. San Sebastian de los Reyes. Madrid (**) Servicio de ginecología y obstetricia Hospital Universitario Vall d’Hebrón. Barcelona.
Fecha de recepción: 26 de noviembre 2015
Fecha de publicación: 15 de febrero 2015
Adolescere 2015; III (1): 67-73
Definición
Amenorrea es la ausencia de sangrado menstrual.
Se define como amenorrea primaria la ausencia de menarquia, o primera regla, a los 14 años, con retraso del crecimiento o ausencia de desarrollo de los caracteres sexuales secundarios, o a los 16 años con desarrollo y crecimiento normales y presencia de caracteres sexuales secundarios.
Se denomina amenorrea secundaria a la ausencia de menstruación durante 6 o más meses o un periodo equivalente a tres de los intervalos intermenstruales habituales en mujeres que previamente había presentado menstruación.
La amenorrea es un síntoma cuya causa puede estar en el aparato genital pero también a nivel del eje hipotálamo hipofisario gonadal o incluso en enfermedades sistémicas.
Clasificación de Amenorrea
En un intento de de simplificar la clasificación de las diferentes etiologías que pueden ocasionar amenorrea se han creado “compartimentos” artificiales que permiten establecer esquemas diagnósticos clarificadores. Uno de los más sencillos es el propuesto por el Grupo de Interés de Endocrinología Reproductiva (GIER) en 2010.
AMENORREA CENTRAL:
• Alteraciones a nivel hipotálamo-hipófisis
• Secundaria a hiperprolactinemia
AMENORREA GONADAL:
• Patología del ovario
• Síndrome del ovario poliquístico(SOP)
AMENORREA GENITAL
• Patología del útero
• Patología de la vagina
Las amenorreas centrales cursan con niveles bajos de estradiol y normales o bajos de gonadotropinas. La de causa ovárica, por fallo ovárico precoz cursan con niveles bajos de estradiol y elevados de gonadotropinas. El SOP es una compleja endocrinopatía con perfil hiperandrogénico. La amenorrea genital es una patología orgánica y por tanto los niveles hormonales son normales.
Causas de amenorrea
Son múltiples. (Tabla1)
Las causas mas frecuentes de amenorrea primaria son la disgenesia gonadal, especialmente el síndrome de Turner, seguido de las anomalías mullerianas, sobre todo la agenesia de vagina con útero rudimentario en el síndrome de Rockitansky-Küster-Hauser .
La causa más frecuente de amenorrea secundaria es el embarazo y siempre hay que descartarlo aunque la adolescente no reconozca actividad sexual. Le siguen las amenorreas funcionales por anovulación y de origen central.
Evaluación diagnóstica de amenorrea
Debe realizarse de forma rápida, optimizando las pruebas a pedir de manera que sean lo menos invasivas para la paciente y económicamente rentables. Para ello existen unos requerimientos mínimos que engloban las acciones y pruebas que todo estudio debería tener y unos requerimientos secundarios, que son las pruebas que se solicitan en función de los resultados de los primeros.
De esta manera, en una primera consulta se debería hacer:
— anamnesis detallada y exploración general y ginecológica
— test de embarazo y determinación de FSH (hormona foliculoestimulante), LH (hormona luteinizante), E2 (estradiol), PRL (prolactina), TSH (hormona estimulante del tiroides) y si existen signos de hiperandrogenismo: T (testosterona total y libre), DHEA (dhidroepiandrosterona)
En la segunda visita, tras orientar el diagnóstico con el resultado de las pruebas anteriores, se solicitarían estudios complementarios como pruebas de neuroimagen (RNM) o cariotipo.
Diagnóstico de amenorrea primaria
Durante la pubertad se produce el desarrollo de los caracteres sexuales secundarios por la acción de los estrógenos ováricos (telarquia) y andrógenos suprarrenales (pubarquia) y culmina con la aparición de la primera regla (menarquia).
La anamnesis debe investigar en primer lugar los antecedentes familiares de edad de menarquia en madre y hermanas, anomalías genéticas, enfermedades tiroideas y el uso materno de medicación durante el embarazo.
La historia personal recogerá datos sobre la evolución del crecimiento pondero-estatutal, secuenciación del desarrollo de los caracteres sexuales secundarios, enfermedades crónicas y, tratamientos recibidos, especialmente los antineoplásicos.
El examen físico incluirá la medición de peso y talla, el examen de los caracteres sexuales secundarios y el examen ginecológico para valorar el aparato genital interno. En adolescentes sin relaciones éste último se puede sustituir por una ecografía.
Con estos datos se pueden establecer dos categorías:
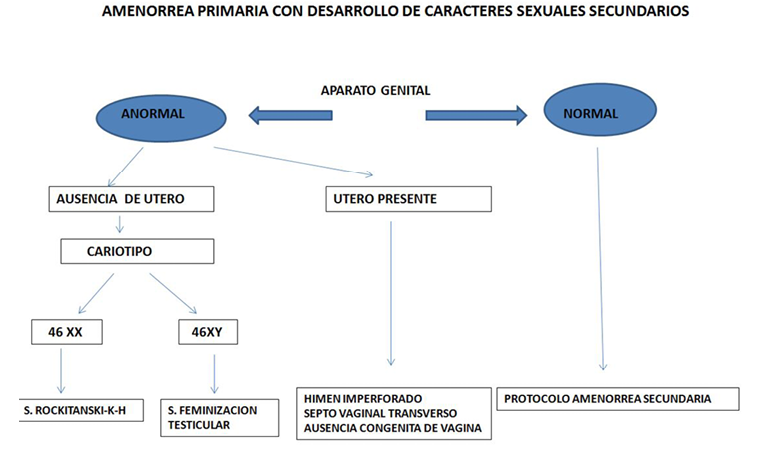
— Amenorrea primaria con caracteres sexuales secundarios normales (Tabla 2), lo que indica que la producción hormonal ovárica es normal, y por lo tanto también la estimulación central. La investigación debe dirigirse a verificar la normalidad del aparato genital. La inspección cuidadosa debe comprobar la existencia de un tracto de salida permeable y un útero normal. Podemos encontrar: himen imperforado, septo vaginal transverso o ausencia congénita de vagina. En estos casos, la menstruación que no se expulsa al exterior puede dar lugar a hematocolpos, hematómetra o hemoperitoneo. Requieren tratamiento quirúrgico.
Si el útero está ausente o es rudimentario, hay que pensar en los dos cuadros que cursan con fenotipo femenino y ausencia de útero, que son la agenesia mulleriana del síndrome de Rockitansky-Küster-Hauser, con cariotipo 46XX, y el síndrome de insensibilidad a los andrógenos, con cariotipo 46 XY.
Si el aparato genital externo e interno es normal, se continuará como en el protocolo de estudio de la amenorrea secundaria.
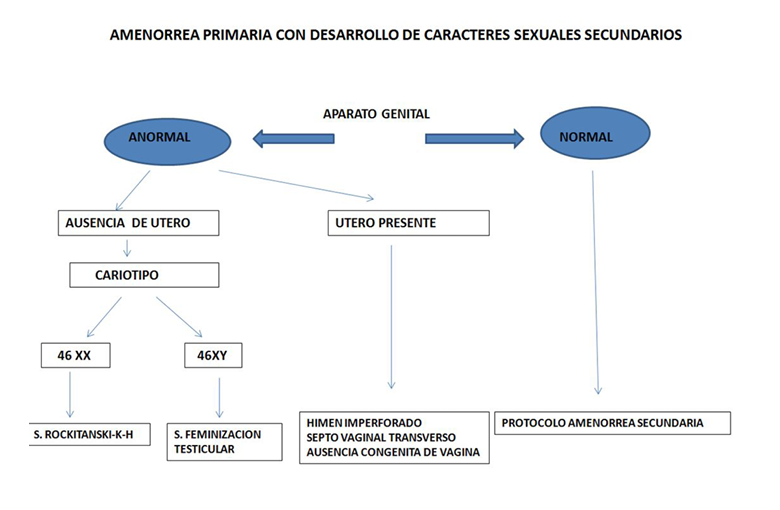
— Amenorrea primaria sin caracteres sexuales secundarios (Tabla 3). Si el aparato genital interno es normal, se hará una determinación de gonadotropinas FSH y LH.
Los valores elevados de FSH y LH indican un fallo ovárico debido casi siempre a una disgenesia gonadal y sólo en un pequeño porcentaje a un déficit de 17αhidroxilasa. Hay que realizar un cariotipo, que en el 50% de los casos será 45XO (s. Turner), en un 25% 46XX (disgenesia gonadal pura) y mosaicismo en el otro 25%. Si se detecta la presencia de un cromosoma Y, hay que extirpar la gónada por riesgo de malignización.
Si los títulos de gonadotropinas son normales o bajos, lo primero que se debe sospechar es un retraso constitucional del desarrollo. Pero si existe sintomatología neurológica o si la menstruación no aparece a partir de los 16 años, se debe descartar la existencia de patología orgánica a nivel hipotálamo-hipófisis.
Diagnóstico de amenorrea secundaria
Lo primero a descartar es la existencia de un embarazo.
En la anamnesis se investigará la existencia de otras enfermedades endocrinológicas o sistémicas, el aumento o disminución de peso, las situaciones de estrés y la posibilidad de relaciones sexuales.
En la exploración se hará hincapié en la detección de galactorrea y los signos de hiperandrogenismo: vello en localización masculina, acné.
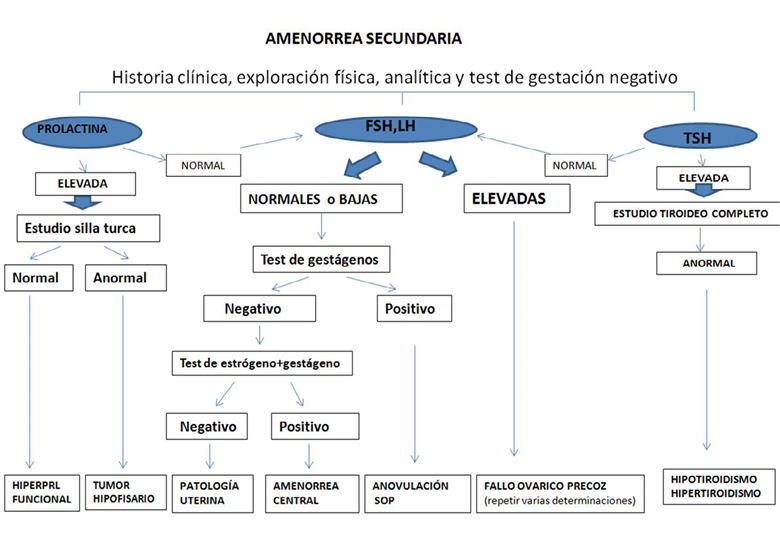
Se solicitará una analítica general completa y determinaciones hormonales de PRL, TSH,FSH, LH y si existen signos de virilización, testosterona total y libre (T), dehidroepiandrosterona (DHEA) y 17-OH-progesterona para descartar su origen suprarrenal. (Tabla 4)
Si existe una hiperprolactinemia, hay que descartar una elevación iatrógena por medicación o por un aumento de la TSH. Si el valor es muy elevado, se solicitará una RNM para diferenciar entre su origen funcional o por un adenoma hipofisario. El tratamiento es farmacológico, incluso en la existencia de tumor .
Ante un valor elevado de TSH hay que recordar que el hipotiroidismo primario se asocia a amenorrea e hiperprolactinemia. El tratamiento será con levotiroxina.
Si las gonadotropinas están elevadas y a la vez existe un hipoestronismo, hay que sospechar un fallo ovárico precoz. El diagnóstico definitivo exige la determinación de los valores en varias ocasiones. Es aconsejable realizar un cariotipo e investigar el antecedente de tratamiento con quimioterapia o radioterapia en la infancia. Una vez confirmado el diagnóstico, el tratamiento debe ser hormonal sustitutivo para evitar sobretodo la osteoporosis.
Si las gonadotropinas son normales, se realizará el test de deprivación con gestágenos, administrando medroxiprogesterona 10mgrs/día/5días.
Si se produce sangrado por deprivación, se confirma la correcta producción ovárica de estrógenos y la normalidad de respuesta endometrial. El diagnóstico es el de anovulación. La causa más frecuente de anovulación crónica en adolescentes es el síndrome de ovario poliquístico (SOP) que se asocia a hiperandrogenismo clínico o analítico. El tratamiento se hará con administración de progesterona en la segunda mitad del ciclo, para provocar la descamación periódica del endometrio, o con un compuesto combinado hormonal estrógeno-progestágeno de efecto antiandrogénico (anticonceptivo con ciproterona, drospirenona o clormandinona).
Si no se produce sangrado por deprivación, puede ser porque no existe una producción suficiente de estrógenos o porque el endometrio está destruido. Se administrará un ciclo de estrógeno + progestágeno (estrógenos conjugados 1,25mgr/dia/21dias + medroxiprogesterona 10mgrs/dia/días 11-21).
Si no se produce sangrado tras dos ciclos de estimulación, se sospecha patología endometrial y se realizará histeroscopia (esto es excepcional en adolescentes).
Si se produce sangrado indica que la causa de la amenorrea es la falta de estrógenos por falta de estímulo, esto es, una amenorrea central. La causa más frecuente de amenorrea central en adolescentes es la asociada a trastornos de la conducta alimentaria, el ejercicio físico intenso o de competición y el estrés psicológico. El diagnóstico es de exclusión y el tratamiento irá orientado a corregir la causa (psicoterapia, aumento de peso), debiendo mientras tanto suplir la falta de hormonas con tratamientos hormonales de sustitución si la amenorrea se prolonga en el tiempo para impedir la repercusión sobre la densidad mineral ósea.
Tablas y figuras
Tabla 1. Causas de Amenorrea
|
CAUSAS DE AMENORREA PRIMARIA |
|
CAUSAS UTERINAS • Agenesia mulleriana(s. Rockitansky) • Himen imperforado, agenesia de vagina, septo vaginal • S. insensibilidad a los androgénos CAUSAS OVÁRICAS • Disgenesia gonadal pura • S.Turner CAUSAS HIPOTÁLAMO-HIPOFISARIAS • Retraso constitucional • Craniofaringioma, glioma, germinoma • Hiperprolactinemia • Hipopituitarismo • Radioterapia craneal CAUSAS SISTÉMICAS • Alteraciones endocrinas: hipotiroidismo, Síndrome de Cushing • Enfermedades crónicas de larga evolución: diabetes,enfermedad intestinal inflamatoria |
|
CAUSAS DE AMENORREA SECUNDARIA |
|
CAUSAS UTERINAS • S. Asherman, estenosis cervical • Tuberculosis genital CAUSAS OVÁRICAS • SOP • Fallo ovárico precoz (genético, autoinmune, radioterapia, quimioterapia) • Anovulación crónica CAUSAS HIPOTÁLAMICAS • Pérdida de peso, estrés, ejercicio físico, TCA CAUSAS HIPOFISARIAS • Hiperprolactinemia • Hipopituitarismo • S. silla turca vacía, Síndrome de Sheeham • Tumores hipofisarios • Radioterapia holocraneal CAUSAS SISTÉMICAS • Diabetes, Lupus • Trastornos endocrinos DROGAS Y FARMACOS • Fármacos psicótropos • Cocaína, opiáceos EMBARAZO |
Tabla 2. Algoritmo diagnóstico de Amenorrea primaria(1)
Tabla 3. Algoritmo diagnóstico de Amenorrea primaria(2)
Tabla 4. Algoritmo diagnóstico de Amenorrea secundaria
Bibliografía
1. Gómez MT, Fuentes AM, González de Merlo G. Enfoque clínico de los trastornos menstruales por defecto. Amenorrea primaria y secundaria exceso En: Guía de Atención Ginecológica en la Infancia y adolescencia. Madrid Sociedad Española de Ginecología y Obstetricia. 2013. p 71-80.
2. Tur R, Fontes J, Salvador C, Manzanares MA, Herrero J, Grana M et al. Consenso de Granada del Grupo de Interes de Endocrinologia Reproductiva (GIER) para el diagnóstico de las amenorreas. Rev Iberoam Fert Rep Hum. 2011;28(1):35-43.
3. de Santics V, Fiscina B: Amenorrea primaria y secundaria en adolescentes. Evaluación clínica y diagnóstica diferencial. En: Castellano G, Hidalgo MI, Redondo AM (eds.) Medicina de la adolescencia. Atención integral. 2ª edición.Ed Ergón 2012 p 513-520.
4. Speroff L. Amenorrea. En: Speroff L., Fritz M.A.: Endocrinología Ginecológica Clínica y Esterilidad. 7º Ed.Philadelphia. Lippincott, Williamns & Wilkins 2006. pp. 401-63.
5. Herrero Gámiz S., Kazlauskas S., Bajo Arenas JM: Alteraciones menstruales por defecto. Amenorreas. En: Bajo Arenas JM, Lailla Vicens JM: Fundamentos de Ginecología. Madrid Sociedad Española de Ginecología y Obstetricia 2009 p 51-63.
6. G. Castillo Córdova, M. García Manero y C. Ceamanos Montañés. Protocolo diagnostico de la amenorrea. Medicine 2002; 8(81):4357-4365.