Adolescente con cáncer y cuidados paliativos
Adolescente con cáncer y cuidados paliativos
Í. de Noriega Echevarría(*), M. Rigal Andrés(**), R. Martino Alba(***).
Especialistas en Pediatría y sus Áreas Específicas. (*)Máster Universitario en Cuidados Paliativos Pediátricos, (**)Médico adjunto. Unidad de Atención Integral Paliativa Pediátrica de la Comunidad de Madrid. (***)Coordinador. Unidad de Atención Integral Paliativa Pediátrica de la Comunidad de Madrid.
Adolescere 2019; VII (2): 55-66
Resumen
|
A pesar de que en las últimas décadas el tratamiento de muchas enfermedades que llevaban a la muerte ha mejorado la supervivencia de los pacientes que las padecen, sigue existiendo un grupo de niños, adolescentes y adultos jóvenes que van a fallecer a causa de las mismas. Estos pacientes suponen un reto para los profesionales que los atienden, planteando dudas clínicas y éticas en su manejo. En el caso de los adolescentes, la enfermedad va a condicionar su experiencia y perspectivas en un periodo de tiempo en el que la persona se está desarrollando como individuo. Las limitaciones impuestas por la enfermedad van a afectar a todas sus esferas (física, social, psicológica y espiritual). En estos pacientes, la atención y enfoque paliativos pueden disminuir el sufrimiento producido por la enfermedad. Se presenta el caso clínico de una adolescente con necesidades paliativas, exponiendo algunos de los conceptos fundamentales de esta disciplina. Palabras clave: Cuidados paliativos; Cuidados al final de la vida; Adolescentes; Dolor en cáncer. |
Abstract
|
Despite the fact that in the last decades the treatment of many diseases that led to death has improved the survival of the patients who suffer them, there continues to be a group of children, adolescents and young adults who will decease from them. These patients represent a challenge for the professionals who attend them, raising clinical and ethical queries in their management. In the case of adolescents, the disease will condition their experience and perspectives in a period of life when the person is developing as an individual. The limitations imposed by the disease will affect all of his/her dimensions (physical, social, psychological and spiritual). In these patients, the care and approach provided by the palliative team can reduce the suffering caused by the disease. The clinical case of an adolescent with palliative needs is presented, explaining some of the fundamental concepts of this discipline. Key words: Palliative care; Care at the end of life; Teenagers; Pain in cancer. |
Presentación del caso clínico
Andrea es una paciente de 15 años. Es la segunda de tres hermanas, muy unida a su madre y a su hermana mayor. Es una chica alegre, activa, muy deportista (juega en un equipo semiprofesional de hockey). Por un cuadro de dolor pretibial de larga evolución es diagnosticada de osteosarcoma femoral derecho. Recibe una primera línea de tratamiento con quimioterapia, cirugía y radioterapia con buena respuesta inicial. Durante el tratamiento, Andrea no ha querido hablar de su enfermedad, y se ha centrado en “salir adelante” para seguir con su carrera deportiva, ya que tiene posibilidades de irse a estudiar una carrera a Estados Unidos becada. A los 6 meses de finalizar el tratamiento presenta clínica de dolor sobre la pierna derecha y en región lumbar. Se realiza un PET-TC que confirma la recaída local de la enfermedad y la presencia de varias metástasis en vértebras lumbares y en ambos pulmones que se consideran irresecables. Su oncólogo, considerando que no existe posibilidad curativa, se plantea si existe beneficio en indicar tratamiento quimio o radioterápico y si la paciente se beneficiaría de recibir cuidados paliativos. ¿Cómo enfocaría inicialmente el caso?
Los cuidados paliativos buscan prestar una asistencia activa e integral a personas de todas las edades con enfermedades graves, especial-mente cuando estas personas se encuentran al final de la vida. Buscan mejorar su calidad de vida, la de sus familias y sus cuidadores respetando la dignidad de la persona
Para abordar estas preguntas es necesario conocer qué son y a quién buscan atender los cuidados paliativos pediátricos.
Cuidados paliativos pediátricos: definición, epidemiología y atención
Los cuidados paliativos buscan prestar una asistencia activa e integral a personas de todas las edades con enfermedades graves, especialmente cuando estas personas se encuentran al final de la vida. Buscan mejorar su calidad de vida, la de sus familias y sus cuidadores respetando la dignidad de la persona. Existen distintas estimaciones sobre el número de pacientes pediátricos que podrían beneficiarse de recibir atención paliativa. En España, se cree que el número de pacientes menores de 20 años con necesidades paliativas se encontraría entre 11.000 y 15.000 pacientes, si bien estimaciones más recientes podrían doblar esta cifra. En los últimos años se ha iniciado la creación de recursos asistenciales de cuidados paliativos pediátricos que están aún, en la mayoría de regiones, en desarrollo.
Las enfermedades de los pacientes con necesidades paliativas son muy heterogéneas. La clasificación propuesta por la Asociación de Padres de Niños con Enfermedad Terminal de Reino Unido (ACT) estableció cuatro grupos de enfermedades atendiendo a la trayectoria clínica previsible. En la Tabla I se muestra la modificación de dicha clasificación que se emplea en España. Tiene en cuenta a los pacientes con situaciones agudas amenazantes para la vida y la inclusión de un grupo perinatal por sus características propias.
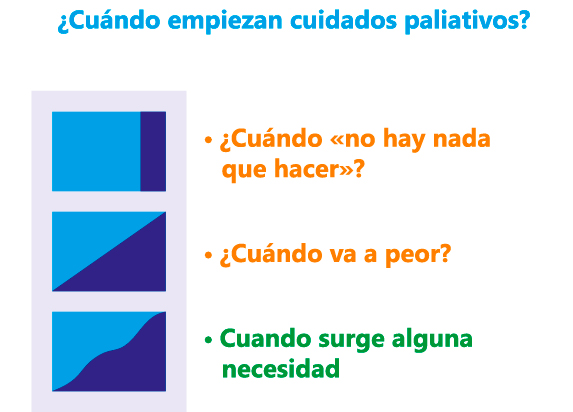
Una de las preguntas fundamentales para los profesionales que atienden a estos pacientes es cómo identificar el momento en el que un paciente debe iniciar seguimiento por parte de cuidados paliativos. La Organización Mundial de la Salud, en su definición de cuidados paliativos pediátricos propone que estos deberían iniciarse “en el momento del diagnóstico de la enfermedad, independientemente de que el niño reciba tratamiento dirigido a la enfermedad”. Se aboga así por una integración precoz de la atención paliativa buscando maximizar los beneficios que el paciente puede recibir (control de síntomas, toma de decisiones, atención integral…) ante una enfermedad amenazante o limitante para la vida independientemente de que la curación sea posible y favorecer el contacto y el establecimiento progresivo de una relación de confianza entre el paciente, su familia y el equipo de cuidados paliativos en el caso de que se pierda la posibilidad de curación. Se deben buscar modelos en los que se integren gradualmente las intervenciones “paliativas” y “curativas” (Figura 1). Con este enfoque de intervención progresiva a medida que lo demanda la trayectoria del paciente, la atención paliativa contará con distinta intensidad de recursos. Si bien las “tareas paliativas” más complejas las cubrirá un equipo especialista, habrá necesidades en esta trayectoria que podrán cubrirse por cualquier otro profesional con motivación y competencias básicas en cuidados paliativos. Los recursos asistenciales se pueden organizar en tres niveles de atención:
Se deben buscar modelos en los que se integren gradualmente las intervenciones “paliativas” y “curativas”
- Primer nivel: o “enfoque paliativo”. Consiste en atender las necesidades del paciente de modo que se acepte la posibilidad de fallecimiento como acontecimiento vital, sin privarle de lo que necesite para estar bien. Debe ser proporcionado por todos los profesionales que atienden a estos pacientes.
- Segundo nivel: llevado a cabo por aquellas especialidades en las que la muerte es un hecho relativamente frecuente (Cuidados Intensivos Pediátricos y Neonatales, Oncología, Neurología…). Suele aplicarse a aquellos pacientes con un nivel de complejidad mayor. Pueden requerir de la asistencia puntual de equipos de cuidados paliativos pediátricos.
- Tercer nivel: o atención paliativa pediátrica especializada. Proporcionada a aquellos pacientes en los que la complejidad clínica, personal, familiar o social lo requiera.
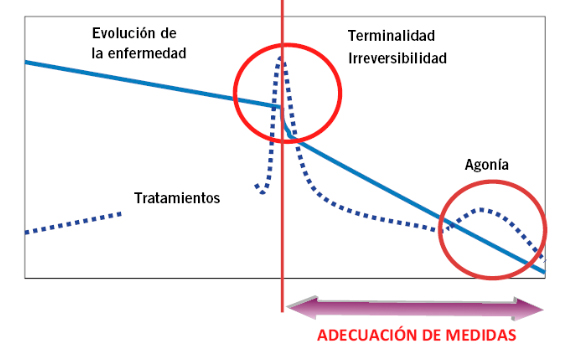
El momento en el que el paciente pasa a requerir atención especializada paliativa se denomina Punto de Inflexión (Figura 2). Se trata del periodo de tiempo en la vida del paciente en el que se identifica un cambio de tendencia en la trayectoria clínica de su enfermedad, manifestado como una aceleración en el empeoramiento clínico, disminución de los intervalos libres de síntomas, incremento de los ingresos hospitalarios, ausencia de respuesta a la escalada de tratamientos o recaída repetida de su proceso basal.
El momento en el que el paciente pasa a requerir atención especializada paliativa se denomina Punto de Inflexión
Adecuación de medidas y deliberación
Las situaciones que se presentan en los pacientes con enfermedades graves suelen ser complejas y conllevan una toma de decisiones difícil para los profesionales, tanto desde el punto de vista clínico como ético. En aquellas decisiones que sean especialmente complejas puede ser útil realizar una deliberación en equipo que permita una toma de decisiones colegiada. En este sentido hay que destacar varios puntos:
- Antes de establecer un dilema ético se debe resolver adecuadamente el dilema clínico presente. Sólo con un diagnóstico y un conocimiento adecuado de las posibilidades disponibles se podrá llegar a un juicio adecuado.
- Las medida terapéutica concreta debe supeditarse a un objetivo terapéutico que atienda al bien del paciente en cada momento. Ante una enfermedad deteriorante, los objetivos que podemos cumplir de manera realista cambian con el paso del tiempo, obligando a redefinir metas. Por ejemplo, el objetivo inicial de curar, si la enfermedad avanza dará paso al objetivo de preservar la salud, y después al de paliar las consecuencias de la mala salud.
- En la definición del bien del paciente, la gestión de la salud (o su deterioro) es un elemento muy importante pero no el único. Cada paciente tendrá unas aspiraciones, necesidades o vínculos particulares que definirán también lo que es bueno para él, más allá de la salud.
- Optar por un curso de acción sobre otro supone priorizar un objetivo y la búsqueda de un bien, a veces sacrificando la persecución de otros, pues pueden no ser compatibles. No debemos aspirar a una decisión “cierta” o “falsa”, sino más bien a una decisión prudente. Para dos enfermos en la misma situación, la manera más adecuada de actuar puede ser totalmente distinta en función de sus valores, aspiraciones u objetivos vitales.
Las medida terapéutica concreta debe supeditarse a un objetivo terapéutico que atienda al bien del paciente en cada momento
No debemos aspirar a una decisión “cierta” o “falsa”, sino más bien a una decisión prudente
En el caso de Andrea, el diagnóstico de una enfermedad metastásica a pesar de haber completado el tratamiento puede ser considerado como el paso del punto de inflexión. Sería recomendable que su oncólogo responsable y el equipo de cuidados paliativos discutiesen las opciones y los objetivos que se pueden ofrecer. De no existir posibilidad curativa, insistir en un tratamiento intensivo (quirúrgico, quimioterápico…) puede ser fútil si el objetivo que pretende conseguir no es realista. A cambio, las cargas del tratamiento pueden interferir negativamente en otras aspiraciones de Andrea. En ese caso, estaría indicado ofrecer a Andrea un seguimiento específico paliativo. La posibilidad de tratamiento oncológico debe responder a los objetivos que marca la nueva situación clínica: una quimioterapia paliativa (medida terapéutica) que frene la evolución de la enfermedad (objetivo terapéutico) puede tener sentido si la ayuda a mantener una buena situación basal (bien del paciente). La radioterapia sobre lesiones óseas dolorosas también puede ser de utilidad. Hay que valorar el balance riesgo/beneficio de cada intervención a la hora de ofrecerla a los pacientes. Con respecto a la clasificación de la ACT, si bien inicialmente Andrea podría haberse clasificado dentro del grupo 1a (enfermedad que limita la vida en la que un tratamiento curativo es posible), la presencia de las metástasis pulmonares la sitúa en el grupo 4b (enfermedad incurable de evolución progresiva).
En consulta con su oncólogo, se le explica a Andrea y a su familia la situación clínica, en la que no existe posibilidad de curación y es previsible que se produzca un empeoramiento que conduzca al fallecimiento. Se decide iniciar quimioterapia paliativa con ciclofosfamida para frenar la evolución de la enfermedad. Se les indica además que existe la posibilidad de contar con atención paliativa específica. Al mencionar el término “paliativo”, Andrea se encoge sobre si misma y la madre expresa rechazo. Su oncólogo les recomienda que antes de tomar una decisión, hablen con el equipo de paliativos. Acuden a consulta donde el médico de paliativos realiza un abordaje inicial. Entre sus objetivos está el poder ofrecer atención domiciliaria y explorar las posibles necesidades y problemas de Andrea y su familia.
En nuestra experiencia, no es infrecuente que los pacientes y sus familias expresen cierto rechazo inicial a recibir atención paliativa. Como en el caso de Andrea, el primer contacto entre el paciente y el equipo de cuidados paliativos se produce en muchas ocasiones en el momento en el que se pierde la perspectiva de curación. Culturalmente, en nuestra experiencia, existe cierta asimilación del concepto “paliativos” a “terminalidad”, perdiendo de vista que los beneficios que aportan los cuidados paliativos buscan mejorar la calidad de vida en cualquier punto de la enfermedad. Cuando se presenta la atención paliativa, se debe adaptar el ritmo de comunicación, toma de decisiones y establecimiento de un plan terapéutico al desarrollo de una relación de confianza con el equipo y a las necesidades del paciente.
Culturalmente, en nuestra experiencia, existe cierta asimilación del concepto “paliativos” a “terminalidad”, perdiendo de vista que los beneficios que aportan los cuidados paliativos buscan mejorar la calidad de vida en cualquier punto de la enfermedad
El foco de la atención paliativa es el paciente, entendido como persona con dimensiones física, psicológica, social y espiritual propias. La atención en cuidados paliativos pediátricos la lleva a cabo un equipo interdisciplinar que debe incluir, entre otros, a personal de medicina, enfermería, psicología y trabajo social. El primer contacto suele corresponder al médico, que debe realizar una primera valoración global de estas esferas para abordarlas luego con el resto del equipo. En este primer contacto se deben tener en cuenta los problemas que pueden aparecer a lo largo de la evolución de la enfermedad.
El foco de la atención paliativa es el paciente, entendido como persona con dimensiones física, psicológica, social y espiritual propias. La atención en cuidados paliativos pediátricos la lleva a cabo un equipo interdisciplinar
Abordaje inicial de problemas en cuidados paliativos pediátricos
La valoración de los problemas clínicos, se debe basar en la historia clínica y la exploración física, siendo útil considerar los problemas que pueden aparecer en el futuro, valorando específicamente síntomas y posibles complicaciones. En el caso de Andrea, por ejemplo, el dolor puede aumentar con el tiempo y la presencia de metástasis pulmonares puede producir disnea u otros problemas respiratorios. Es previsible que los síntomas aumenten progresivamente en intensidad y frecuencia, lo que probablemente condicione una escalada de tratamientos o incluso dispositivos (p.ej. oxigenoterapia). En la Tabla II se muestran algunos de los problemas más frecuentes en cuidados paliativos pediátricos.
El abordaje inicial de los problemas psicológicos de los adolescentes puede ser complicado. A lo largo de la entrevista debe fomentarse que sean ellos sus propios interlocutores, valorando la información que tienen, la que demandan, su grado de implicación previo en la toma de decisiones, cómo responden a la información que se les ofrece… La adquisición de autonomía e individualidad son dos de los rasgos principales de la adolescencia. La perspectiva de un fallecimiento prematuro no debe dejar de hacer que la familia y el equipo fomenten la adquisición progresiva de madurez y valores.
Sin embargo, pueden existir fluctuaciones a lo largo del seguimiento. La presencia de síntomas ansiosos o depresivos no es infrecuente en los adolescentes con enfermedades graves. Éstos, además de suponer un problema primario, pueden alterar la capacidad para tomar decisiones o influir en la valoración de otros problemas. Como ocurre en este caso, los pacientes pueden no querer hablar de la enfermedad, expresando así rechazo a su situación o miedo ante la perspectiva de futuro. No conviene forzar estas situaciones. Se debe abordar progresivamente, valorando todos los datos que la paciente dé en su respuesta a distintas situaciones así como la que nos dé su familia.
La perspectiva de un fallecimiento prematuro no debe dejar de hacer que la familia y el equipo fomenten la adquisición progresiva de madurez y valores.Sin embargo, pueden existir fluctuaciones a lo largo del seguimiento
En los problemas sociales es importante considerar cuál es la situación general de la paciente: con quién vive, cómo es su relación con el resto de familia, amigos, si tiene pareja sentimental… En el caso de los adolescentes hay dos aspectos especialmente importantes. En la adolescencia la persona se desarrolla como individuo, analiza los valores y creencias que provenían de los adultos (especialmente de sus padres) y empieza a construirse un sistema propio. En este sentido, la relación con los padres cambia, en algunos casos generando roces y conflictos que se pueden acrecentar al existir una enfermedad grave, en la que los padres y el personal sanitario pueden “infantilizar” al paciente. Es importante favorecer que adquiera esta personalidad, incluyéndola progresivamente en decisiones pequeñas. Por otro lado, la enfermedad puede aislar al paciente de su grupo de iguales, que es donde la mayoría de adolescentes exploran su entorno y descubren nuevas experiencias. En el caso de Andrea, habría que explorar cómo mantiene la relación con su equipo de hockey, colegio, etc.
Sobre la esfera espiritual, no hay que asimilarla a “religiosidad”. La espiritualidad es la manera en que cada uno da sentido a las cosas que le ocurren y a su propia existencia. Éste es un aspecto que los adolescentes suelen explorar de distinta manera. En el caso de los adolescentes con enfermedades graves, al ver truncadas sus expectativas vitales, puede haber una pérdida de sentido grave del mundo en general y de su papel en particular. Si el paciente pertenece a un credo o comunidad religiosa se le puede preguntar por su nivel de participación en sus ritos y prácticas y en cómo afecta esto a su vida. A pesar de ser conveniente abordarlo cuando sea posible, a veces pertenece a las esferas más íntimas de la persona.
La esfera espiritual, no hay que asimilarla a “religiosidad”. La espiritualidad es la manera en que cada uno da sentido a las cosas que le ocurren y a su propia existencia
Atención domiciliaria
Los pacientes con enfermedades graves suelen haber pasado varios periodos de ingreso en relación con complicaciones (infecciones respiratorios, crisis epilépticas…) o tratamiento (quimioterapia, cirugía…). Sin embargo, la mayoría de pacientes suelen preferir mantener el domicilio como lugar de cuidados, siendo este el lugar prioritario de atención en cuidados paliativos pediátricos. En los adolescentes, evitar ingresos puede permitir que mantengan el contacto con su entorno social y cuenten con espacios en los que mantengan su privacidad.
Para atender los problemas clínicos presentes y potenciales en el domicilio, es fundamental una buena planificación anticipada. No debemos precipitarnos y arriesgar por estar en casa la seguridad de que los síntomas de un paciente estén peor controlados que en el hospital. Así pues, si un paciente tiene un síntoma o prevemos que lo puede tener, para que pueda estar en casa, tendremos que garantizar que el paciente o sus cuidadores detectan los síntomas de alarma y cuentan con el tratamiento suficiente para una crisis de síntomas (p.ej: oxígeno, medicación de rescate…). Se debe llegar a acuerdos con el paciente y sus cuidadores sobre qué situaciones pueden gestionar, con apoyo suficiente, y en cuáles pueden verse superados, pudiendo ser aceptable ingresar en el hospital si la situación no se controla en casa. Idealmente, esto se debe acompañar con la posibilidad de apoyo del equipo 24 horas al día.
Para atender los problemas clínicos presentes y potenciales en el domicilio, es fundamental una buena planificación anticipada
Autonomía y competencia del paciente adolescente
La autonomía y la competencia sé adquieren progresivamente, a través de un ejercicio práctico en el que el menor explora su capacidad de toma de decisiones. La competencia no es una capacidad absoluta, es decir el paciente no es “totalmente competente” o “totalmente incompetente”. Es una cualidad relativa y específica para cada decisión. Depende no sólo de la madurez sino de la gravedad de las consecuencias de cada decisión. Un paciente puede no ser competente para llevar a cabo el grueso de la decisión, pero debemos considerar si puede decidir algún aspecto menor de la misma.
La legislación española, a través de la Ley Básica Reguladora de Autonomía del Paciente (41/2002), y su modificación con la ley 26/2015, mantienen que se debe considerar capaz al menor a partir de los 16 años o cuando esté legalmente emancipado. Por debajo de esta edad, el médico debe valorar la capacidad del menor de comprender el alcance de la intervención. En caso de considerarle incapaz, está obligado a escuchar su opinión. Para valorar la competencia de un paciente ante una decisión concreta éste debe ser capaz de entender los riesgos y objetivos de cada alternativa. El manejo racional de la información por parte del paciente es un requisito necesario, pero no suficiente. Otros aspectos como el compromiso, la coherencia, el razonamiento hipotético y la fuerza de voluntad también merecen atención.
La legislación española, a través de la Ley Básica Reguladora de Autonomía del Paciente (41/2002), y su modificación con la ley 26/2015, mantienen que se debe considerar capaz al menor a partir de los 16 años o cuando esté legalmente emancipado. Por debajo de esta edad, el médico debe valorar la capacidad del menor de comprender el alcance de la intervención
En algunos casos, la primera entrevista va a permitir abordar en profundidad estos aspectos u otros más íntimos. Si el paciente se encuentra reacio, hay que interpretarlo, no como un rechazo al equipo sino como parte de su respuesta adaptativa a la situación actual. Se deben buscar puntos de encuentro para iniciar un vínculo terapéutico en el que se puede desarrollar la relación de confianza. Forzar la comunicación a temas centrados en la muerte o que violenten a la paciente, además de producir sufrimiento, puede enturbiar la relación.
En la entrevista se recibe a Andrea junto con sus padres. Desde un primer momento se muestra reacia a hablar, no mirando al médico a la cara en toda la entrevista y dejando la comunicación mayoritariamente en su madre. Explica que está cansada de hablar de la enfermedad y de tratamientos y que “si no vais a hacer nada” lo que quiere es estar fuera del hospital lo máximo posible. Cuando se intenta profundizar, se muestra hostil, pidiendo que la “dejen en paz”. Se le pregunta por su equipo de hockey y explica que sigue manteniendo el contacto, va a los entrenamientos y “sí o sí” va a ir al campeonato nacional en unos meses a acompañar a su equipo porque para ella es “lo más importante”. Cuando se le pregunta por el dolor, explica que es mínimo. La madre niega esto, diciendo que todas las noches se despierta varias veces a pesar de que le dan ibuprofeno cada 8 horas. Andrea no responde a nada. Se le explica que existen tratamientos que pueden ayudar a calmar el dolor, y que aunque tengan “mal nombre” los opioides podrían ayudarla. Dice que “no va a tomarlos” porque “seguro que la duermen” y no quiere no enterarse de las cosas. Se acuerda realizar vigilancia del dolor por el momento. Se le ofrece a Andrea recibir atención domiciliaria, explicando que pasaría a estar bajo la responsabilidad médica del equipo de paliativos. Ella dice que le parece bien, siempre y cuando “nadie entre en su cuarto”. Se acuerda realizar las visitas en el salón de la familia.
Como en este caso, es frecuente que los pacientes de cualquier edad se nieguen a hablar de la enfermedad. En este sentido, es importante interpretar qué mensajes está mandado en cada momento. Abordar los aspectos sociales puede ser más fácil y expresar una prioridad importante para la paciente. La pertenencia a un equipo deportivo semiprofesional, puede hablar incluso de su espiritualidad, en cuanto al sentido que ella es capaz de darle a su vida.
Además es importante negociar aquellos aspectos en los que es razonable que el paciente participe. El dolor que tiene es probablemente susceptible de recibir opioides si la mantiene despierta por las noches, pero confrontarlo en un primer encuentro puede llevar a un conflicto importante, sin olvidar además que el dolor es “suyo”. En este caso cabría preguntarse si la paciente es competente para tomar esta decisión. Teniendo en cuenta que se va a iniciar seguimiento específico, se puede buscar la manera de monitorizar el dolor para evaluar estas respuestas, pactar un tiempo prudencial de evaluación entre paciente-médicos-padres o acordar realizar una prueba con la administración de una dosis de morfina por la noche valorando los posibles efectos secundarios.
Se inicia seguimiento en régimen de atención domiciliaria. Inicialmente Andrea es reacia a recibir al equipo, pero progresivamente establecen una buena relación. El dolor aumenta hasta impedirle participar en actividades sociales. En ese momento el equipo vuelve a recomendar el inicio de tratamiento con opioides, ajustando la dosis si aparecieran efectos secundarios. Se inicia tratamiento con morfina oral (5 mg cada 6 horas) y aunque dice que a veces le cuesta concentrarse, prefiere tomarlo pues se encuentra mejor con ello. También cuenta que lleva un tiempo con sensaciones de hormigueo en la cara lateral de la pierna derecha. A la exploración llama la atención la presencia de dolor exagerado al roce de la piel (alodinia). Se le explica que esto puede estar en relación con un tipo de dolor denominado “neuropático” que puede ir a más y que conviene tratar cuanto antes, pero ella dice que “no va a tomar más medicación”.
A las 24 horas de este episodio, avisan porque de manera brusca tras un sobresfuerzo, presenta dolor en región lumbar irradiado a ambas extremidades inferiores con sensación de “calambre” e imposibilidad para movilizarse. Tras ser explorada, se diagnostica de un presunto síndrome de compresión medular. Se plantea tratamiento inicial con un bolo de dexametasona intravenosa y una perfusión de morfina para el dolor. Andrea está muy nerviosa y explica que no quiere más corticoides porque le sientan fatal, que ella “es mayor para tomar sus decisiones” y que los corticoides “la hinchan un montón y la hacen sentirse fatal”. Se intenta explicar las posibles complicaciones del problema médico actual (incluyendo la posibilidad de paraparesia o paraplejia) pero no quiere escuchar nada de la información que se le ofrece.
Como se ha comentado anteriormente uno de los puntos fundamentales para planificar la atención a los pacientes en cuidados paliativos es prever los posibles problemas. En este caso, la presencia de metástasis lumbares ha sido la causa probable del cuadro de dolor agudo.
Dolor en cuidados paliativos
El dolor es uno de los síntomas más frecuentes y que más sufrimiento ocasiona en cuidados paliativos pediátricos. Requiere de un abordaje multimodal e interdisciplinar, dado que suelen tratarse de dolores múltiples, complejos y progresivos. Se debe realizar un diagnóstico adecuado del dolor, valorando específicamente si se conoce la etiología, el tipo de dolor que presenta (nociceptivo, neuropático o mixto), la intensidad y el patrón temporal que presenta. Todos estos datos se deben de tener en cuenta para plantear el tratamiento.
Ante un dolor leve, el tratamiento de elección son los antiinflamatorios no esteroideos y/o el paracetamol. Para dolores moderados a graves, la Organización Mundial de la Salud recomienda emplear opioides, siendo de elección la morfina. Es el opioide con el que se cuenta con mayor experiencia en pediatría, se puede administrar tanto por vía oral como intravenosa y no presentar efecto techo. Otros opioides utilizados en cuidados paliativos son el fentanilo y la metadona, este último actúa tanto en dolor nociceptivo como en neuropático. Si se emplean de acuerdo con las dosis recomendadas (Tabla III), es infrecuente que aparezcan efectos secundarios. Su empleo a largo plazo puede dar lugar a tolerancia o dependencia. Se deben dejar dosis pautadas y dosis de rescate para dolores incidentales o irruptivos.
Ante un dolor leve, el tratamiento de elección son los antiinflamatorios no esteroideos y/o el paracetamol. Para dolores moderados a graves, la Organización Mundial de la Salud recomienda emplear opioides, siendo de elección la morfina
El dolor neuropático es aquel que aparece como consecuencia de la lesión del sistema somatosensorial en cualquier punto (nervios periféricos, médula espinal, cerebro…). Suele expresarse con síntomas como disestesias (sensación de calambre u hormigueo), hipo o hiperalgesia, alodinia (reacción dolorosas a estímulos que no lo son). En los pacientes con cáncer puede aparecer como causa de infiltración o compresión de estructuras nerviosas o por la cronificación de estímulos nociceptivos. Este tipo de dolor responde mal a opioides y a otros analgésicos requiriendo fármacos coadyuvantes como anticonvulsivos (gabapentinoides, carbamazepina), antidepresivos tricíclicos (amitriptilina) o la ketamina a dosis subanestésicas.
En los pacientes con cáncer además hay que considerar que es relativamente frecuente que aparezca dolor óseo, sobre todo cuando hay metástasis, debiendo valorarse el empleo de bifosfonatos. Además puede estar indicado el empleo de corticoides ante determinados cuadros como el síndrome de compresión medular, cuadros de hipertensión intracraneal con componente de edema vasogénica o vómitos incoercibles. La radioterapia, también puede jugar un papel en lesiones dolorosas. Por último, en cualquier nivel hay que incorporar medidas no farmacológicas: ambiente tranquilo, maniobras de distracción, musicoterapia…Las medidas intervencionistas se reservan para los casos más complejos.
En el caso de Andrea, la presencia de un cuadro de compresión medular y la sintomatología acompañante hace evidente que estaría indicado el aumento de la analgesia, valorar el inicio de tratamiento para el dolor neuropático (bien gabapentina oral o incluso ketamina intravenosa si la intensidad en el momento agudo es muy alta). Aunque ella exprese su rechazo, es necesario valorar si es competente en este momento para esta decisión. Uno de los componentes necesarios para ser competente es disponer y comprender la información necesaria para tomar la decisión. En el momento de la exploración, Andrea se niega a recibir información y se encuentra muy ansiosa. La posibilidad de presentar una paraparesia que se podría evitar con corticoides parece ir en contra de su mejor interés, ya que le impediría desplazarse o pasar tiempo con su familia y amigos. Además, en el momento de la exploración no existe ningún dato que hable de riesgo mortal inminente, por lo que la situación de paraparesia se podría prolongar en el tiempo. Sin embargo, más que un abordaje autoritario convendría llegar a puntos de acuerdo intermedio. Aunque no se estime competente, ingresarla para insistir en un tratamiento forzoso puede deteriorar la relación terapéutica, que será necesaria en un futuro para continuar tratando síntomas. Dado que la competencia en el momento parece tener que ver con un estado emocional puntual, se puede negociar un compromiso con su competencia en el futuro. Por ejemplo, solicitando asentimiento para poner una dosis de dexametasona, con el compromiso sincero de deliberar con ella de nuevo al día siguiente con más tranquilidad y suspender el tratamiento si no encontramos acuerdo.
Se aborda inicialmente el componente de ansiedad, explicando que “lo primero va a ser darle algo rápido para el dolor y para que se encuentre más tranquila”. Tras canalizar el reservorio venoso subcutáneo que portaba, se administra un bolo de midazolam y de morfina intravenosos. Con ello Andrea refiere encontrarse más tranquila y con menos dolor. Posteriormente se vuelve a abordar la conveniencia de administrar dexametasona. Se le recuerda que para ella era importante poder ir al campeonato nacional y que la dexametasona puede disminuir la alteración motora que presenta. Ella lo entiende. Se le consigue explicar, adaptando el lenguaje, la causa del dolor que está sufriendo y que aunque no podemos hacerlo desaparecer, tanto los corticoides como la administración de radioterapia pueden mejorar el pronóstico de las alteraciones secundarias. Se acuerda mantener una perfusión de morfina mientras el dolor se mantenga, siendo Andrea la que manejará las dosis de rescate a administrar, iniciar gabapentina oral y contactar con radioterapia para control local.
Tras recibir la radioterapia Andrea presenta una mejoría importante, pudiendo cambiarse la morfina intravenosa a un parche de fentanilo transdérmico tras ajuste la dosis. Mantiene la deambulación y puede hacer vida normal. En una de las entrevistas con el equipo, espontáneamente ella pregunta por “problemas que pueden aparecer”. Se le explica que es probable que el dolor vaya a más, pero que el principal problema que puede tener es que las lesiones pulmonares pueden hacer que empiece a respirar peor hasta que fallen los pulmones. Ella afirma entenderlo, y que si pasa eso, para ella es importante mantenerse despierta y no ir al hospital. De cara al campeonato nacional, tras pensarlo, Andrea y su familia deciden seguir adelante con el viaje. El equipo les proporciona instrucciones para el manejo de posibles complicaciones y contacto con el equipo de cuidados paliativos de adultos de la localidad del campeonato. En caso de empeoramiento se acuerda que acudirán a valorarla al hospital regional. Finalmente el viaje transcurre sin incidencias. Andrea está muy contenta por haber acompañado a sus compañeras como si fuera “otro campeonato” más.
La posibilidad de acudir al campeonato para Andrea era una necesidad social, psicológica y espiritual importante, ya que la actividad deportiva era nuclear en su vida. En este sentido, es importante buscar los recursos y medidas que permitan a los pacientes atender todas sus esferas. Cuando esto no es posible por motivos médicos o técnicos, se deben buscar puntos intermedios. En este caso, por ejemplo, se podría haber buscado un partido con Andrea como entrenadora del equipo contra un rival, organizar una actividad con todo su equipo, etc.
Tras 1 mes de evolución, Andrea inicia clínica de disnea importante con hipofonesis en ambas bases pulmonares que progresivamente aumenta. Para ello recibe tratamiento con una perfusión de morfina intravenosa que se ha incremente hasta dosis de 20 μg/kg/h. En las últimas ١٢ horas presenta un empeoramiento importante de la disnea, encontrándose “muy agobiada” y progresivamente más dormida, pálida y prácticamente sin hambre. No presenta grandes cambios en la exploración pulmonar que mantiene hipoventilación en ambas bases hasta tercio medio con SO2 en 85% con oxígeno en gafas nasales a 2 L/min. Los padres dicen “que ellos no aguantan más así”. Andrea dice que no quiere estar dormida, porque mañana viene su hermana, que se encontraba fuera de la ciudad, a verla.
La clínica que presenta es compatible con progresión de las lesiones pulmonares, que le han producido disnea y es previsible que en su avance produzcan insuficiencia respiratoria y desemboque en su fallecimiento. En este punto, nos encontramos en situación de final de la vida. Aquí lo prioritario es garantizar el confort físico de la paciente, atender a las necesidades del resto de esferas, prestar apoyo emocional a la familia y acompañar en los trámites funerarios. Si bien en las conversaciones con el equipo no se habían abordado directamente los deseos de Andrea con respecto al final de vida, si había expresado su deseo de estar en casa lo máximo posible. Además, ella había hablado con sus padres y hermanas del tema, explicando que era plenamente consciente de su situación. Aunque el paciente sea competente y autónomo, a veces se puede apoyar en su red familiar y social para estas decisiones. Si no quiere abordar estos temas con el equipo médico, ésta puede ser una alternativa útil.
En el final de la vida, lo prioritario es garantizar el confort físico de la paciente, atender a las necesidades del resto de esferas, prestar apoyo emocional a la familia y acompañar en los trámites funerarios
Disnea en cuidados paliativos
Se define disnea como la sensación subjetiva de falta de aire. Junto con el dolor y la astenia, es uno de los síntomas más frecuentes en paciente con cáncer. En otras pacientes atendidos en cuidados paliativos pediátricos, aparece en el contexto de infecciones respiratorias, afectación neuromuscular
(p. ej. pacientes con atrofia muscular espinal) o patología restrictiva en pacientes con deformidad cifoescoliótica grave. Como ocurría con el dolor, es un síntoma que se debe diagnosticar adecuadamente. Es importante a este respecto tener en cuenta que, por definición, la disnea es un síntoma subjetivo y por lo tanto no se debe buscar una equivalencia con dificultad respiratoria externa, descenso de la saturación de oxígeno o alteraciones gasométricas.
Si es posible, se deberá tratar en primer lugar etiológicamente. De no serlo, se combinarán medidas no farmacológicas con medicamentos. En las medidas no farmacológicas la aplicación de aire fresco con un ventilador en la cara puede ser muy útil. La oxigenoterapia, sobre todo cuando hay hipoxemia puede jugar un papel, pudiendo realizarse una prueba terapéutica con oxígeno para esclarecer cuánto puede ayudar a mejorar la disnea y retirándose en casa de no mejorar la sintomatología. Sobre los fármacos empleados, el primer nivel lo constituyen los opioides, a mitad de dosis de las empleadas para el dolor. Se emplean tanto en dosis pautadas como en perfusión continua.
A diferencia de en dolor, sí que parece existir cierto efecto techo, dejando de observarse eficacia por encima de dosis de 20-30 μg/kg/h de morfina intravenosa o equivalente. Como adyuvante se pueden emplear benzodiacepinas.
Cuidados al final de la vida
El periodo de final de vida se caracteriza por un deterioro de las funciones vitales y del nivel de consciencia que en último término desembocará en el fallecimiento. Suele acompañarse de una serie de cambios físicos que ayudan a detectarlo: palidez y fragilidad mucocutánea, frialdad y sequedad acras, cambios en el patrón respiratorio… No es infrecuente que síntomas presentes en otras etapas de la enfermedad se descontrolen o que aparezcan nuevos problemas como los estertores respiratorios.
La sensación de sed y hambre suelen disminuir, debiendo adecuarse la hidratación y alimentación a las necesidades del paciente.
En esta etapa se debe simplificar al máximo posible el plan de cuidados, manteniendo sólo los tratamientos imprescindibles. Se debe priorizar el tratamiento sintomático y el de aquellos problemas que sean relevantes (convulsiones, espasticidad…). La carga de cuidados y el estrés emocional que acarrea esta situación puede hacer que mantener la atención en domicilio no sea posible para el paciente o para la familia, pactándose si es posibles estos aspectos de antemano. En esta etapa debe prestarse especial atención a las necesidades sociales, psicológicas y espirituales del paciente. Encontrarse con personas importantes para él o escribir una carta de despedida puede adquirir un sentido de legado que sea parte no sólo de la configuración esencial del adolescente como parte de su individualidad, sino para su familia. Si no se ha hecho anteriormente, deben explorarse las preferencias del paciente y su familia en torno a trámites funerarios. Esto puede hacerse localizando a un interlocutor principal en la familia, al que se le expliquen las diferentes opciones.
Al final de la vida, se debe simplificar al máximo posible el plan de cuidados, manteniendo sólo los tratamientos imprescindibles. Se debe priorizar el tratamiento sintomático y el de aquellos problemas que sean relevantes (convulsiones, espasticidad…)
Sedación en cuidados paliativos
El empleo de medicación sedante es frecuente en cuidados paliativos en situaciones similares a las de otros ámbitos de la pediatra, como procedimientos, ansiolisis… Sin embargo cuando se habla de sedación en cuidados paliativos es frecuente que se piense sólo en la “sedación paliativa”. Este es un procedimiento muy concreto con indicaciones propias. La Sociedad Española de Cuidados Paliativos la define como “la disminución deliberada de la consciencia del enfermo, una vez obtenido el oportuno consentimiento mediante la administración de los fármacos indicados y a las dosis proporcionadas, con el objetivo de evitar un sufrimiento insostenible causado por uno o más síntomas refractarios”. Con respecto a esta definición hay que tener en cuenta que para considerar un síntoma como refractario debe ser evaluado por un equipo experto que cuente con los medios necesarios. El objetivo es disminuir el sufrimiento producido por el síntoma refractario y no modificar el momento de la muerte.
Se define la Sedación como “la disminución deliberada de la consciencia del enfermo, una vez obtenido el oportuno consentimiento mediante la administración de los fármacos indicados y a las dosis proporcionadas, con el objetivo de evitar un sufrimiento insostenible causado por uno o más síntomas refractarios”
El fármaco más frecuentemente empleado es el midazolam. Tiene las ventajas de actuar rápidamente y abarcar todo el espectro de sedación, desde niveles superficiales a profundos. Otros fármacos que se emplean son el fenobarbital, el propofol (sólo en medio hospitalario), la levomepromazina o el haloperidol. No existe una dosis máxima a emplear, debiendo ajustarse la misma y las combinaciones de fármacos al grado de confort del paciente.
En los adolescentes, muchos pueden preferir mantenerse despiertos a tener el síntoma totalmente controlado. En estos casos puede probarse a aplicar una sedación superficial o una sedación intermitente, que les permita tener ratos en los que se mantengan conectados con el medio. Como ante cualquier procedimiento, debe realizarse un proceso de consentimiento informado con el paciente o su responsable, pero no tiene que dejarse por escrito.
Se habla con Andrea y se le explica que el pulmón está empezando a fallar. Se inicia una perfusión de benzodiacepinas a dosis bajas para disnea (no como sedante). Con ello mantiene dificultad respiratoria, pero dice que se encuentra cómoda y prefiere estar así “por lo menos hasta que llegue su hermana”.
Se explica a los padres que la situación es compatible con final de vida. Ellos mismos expresan que Andrea dijo que estaba “peor” y se ha ido despidiendo de las amigas y familiares que han ido a visitarles.
Se mantiene el oxígeno en la medida en la que ella esté más confortable y por lo menos hasta que llegue su hermana para despedirse. Se suspende la quimioterapia paliativa y la medicación oral. Al suspender la gabapentina oral se inicia ketamina intravenosa para evitar que reaparezca el dolor neuropático.
En las siguientes horas Andrea mantiene dificultad respiratoria y deterioro progresivo del nivel de consciencia. La saturación disminuye hasta 75%, pero ella refiere encontrarse suficientemente cómoda, por lo que el equipo médico decide mantener la medicación sin cambios. Tras recibir a su hermana, la familia en conjunto se reúne en la habitación de Andrea para despedirse. Se le pregunta qué tal se encuentra y refiere que cansada y algo dormida, pero que “está bien”. Dado que la paciente se encuentra confortable se decide mantener el tratamiento sin cambios, no siendo necesario aplicar una sedación paliativa. Progresivamente disminuye el nivel de consciencia hasta que no reacciona a estímulos dolorosos e inicia respiración estertorosa. El equipo acude a valorarla encontrándola tranquila, y ante situación de agonía, se acuerda retirar la oxigenoterapia, considerando que sólo está prolongando su sufrimiento. Se deja a Andrea a solas con su familia, falleciendo tranquila y acompañada.
CONCLUSIONES
- Los cuidados paliativos pediátricos buscan prestar una atención integral a los niños y adolescentes con enfermedades limitantes o amenazantes para su vida.
- En el caso de los adolescentes, debe establecerse una relación de la confianza basada en el valoración de la competencia y de su autonomía, incorporándoles en la medida de lo posible a la toma de decisiones.
- Los adolescentes con enfermedades amenazantes para la vida presentan problemas múltiples que deben abordarse en su globalidad por equipos interdisciplinares específicos.
Tablas y figuras
Tabla I. Clasificación propuesta por la Asociación de Padres de Niños con Enfermedad Terminal de Reino Unido
|
ACT |
Subgrupo |
Definición |
Ejemplos |
Característica principal |
|
1 |
a |
Enfermedad que limita la vida en la que un tratamiento curativo es posible pero puede fallar. |
Cáncer |
Curación posible |
|
b |
Situación amenazante para la vida de forma aguda en paciente previamente sano |
Sepsis |
Muerte es posible |
|
|
2 |
|
Enfermedades en las cuales hay una fase prolongada de tratamientos intensivos que pueden prolongar la vida y permiten actividades normales del niño, pero la muerte prematura es posible |
Fibrosis quística Distrofia Muscular Duchenne |
Fase de normalidad |
|
3 |
a |
Enfermedades progresivas sin posibilidades de tratamiento curativo en las que el tratamiento es exclusivamente paliativo |
Mucopolisacaridosis |
Implacable Evolución usual en años |
|
b |
Enfermedades progresivas sin posibilidades de tratamiento curativo en las que el tratamiento es exclusivamente paliativo |
Atrofia Muscular Espinal I Cancer metastásico |
Implacable Evolución usual en meses |
|
|
4 |
Situaciones no progresivas con alteraciones neurológicas severas las cuales pueden causar mayor susceptibilidad a complicaciones del estado de salud |
Parálisis cerebral infantil grave Síndromes polimalformativos |
Impredecible |
|
|
5 |
a |
Condición limitante de la vida diagnosticada prenatalmente |
Trisomías Anencefalia |
Cuidados paliativos |
|
b |
Condición amenazante o limitante diagnosticada tras el nacimiento |
Prematuridad extrema |
Diagnostico no esperado. |
Modificada por R. Martino.
Tabla II. Problemas médicos frecuentes en los pacientes con necesidades paliativas pediátricas
|
Tabla III. Principales fármacos de opioides empleados en pediatría
|
Dosificación |
Comentarios e indicaciones |
|
Morfina
|
|
|
Fentanilo transdérmico
|
|
|
Fentanilo transmucoso
|
|
|
Metadona
|
|
v.o.: vía oral; s.c.: vía subcutánea; i.m.: vía intramuscular. i.v.: vía intravenosa.
Figura 1. Modelos de integración entre la atención “curativa” (azul claro) y “paliativa” (azul oscuro)
El modelo ideal es aquel en el que la intensidad de ambas se supedita a la necesidad del paciente en cada momento.
Figura 2. Punto de inflexión
En ella se muestra como el punto de inflexión se puede identificar por el empeoramiento de la situación del paciente a pesar de la intensificación de los tratamientos.
Bibliografía
1. San Román Ortiz L, Martino Alba R. Enfoque Paliativo en Pediatría. Pediatr Integral. 2016;XX(2):131.e1-131.e7.
2. Rigal M, del Rincón Fernández C, Martino Alba R. Vivir (y morir) a mi manera. La atención a adolescentes en cuidados paliativos. Revista Adolescer. III(3):32–51 .
3. Craig F, Lidstone V. Adolescents and young adults en Goldman A, Hain R, Liben S, editors. Oxford textbook of palliative care for children. 2nd ed. Oxford ; New York: Oxford University Press; 2012. pp 295-308.
4. Cherny NI, Radbruch L, The Board of the European Association for Palliative Care. European Association for Palliative Care (EAPC) recommended framework for the use of sedation in palliative care. Palliative Medicine. 2009 Oct;23(7):581–93.
5. Grupo de trabajo en el seno del Comité de Seguimiento y Evaluación de la Estrategia en Cuidados Paliativos del Sistema Nacional de Salud. Cuidados Paliativos Pediátricos en el Sistema Nacional de Salud: Criterios de Atención. Ministerio de Sanidad, Servicios Sociales e Igualdad, Centro de Publicaciones 2014. Disponible en: http://www.msps.es/organizacion/sns/planCalidadSNS/pdf/01-Cuidados_Paliativos_Pediatricos_SNS.pdf/.
6. World Health Organization. WHO definition of palliative care. Disponible en: http://www.who.int/cancer/palliative/definition/en/. [Acceso Noviembre 2017]
7. Wolfe J, Grier HE, Klar N, Levin SB, Ellenbogen JM, Salem-Schatz S, et al. Symptoms and suffering at the end of life in children with cancer. N Engl J Med. 2000 Feb 3;342(5):326–33.
8. Snaman JM, Baker JN, Ehrentraut JH, Anghelescu DL. Pediatric Oncology: Managing Pain at the End of Life. Paediatr Drugs. 2016 Jun;18(3):161–80.
9. Craig F, Henderson EM, Bluebond-Langner M. Management of respiratory symptoms in paediatric palliative care: Current Opinion in Supportive and Palliative Care. 2015 Sep;9(3):217–26.
10. Organización Médico Colegial Española, Sociedad Española de Cuidados Paliativos. Guía de Sedación Paliativa. CGCOM 2011. Disponible en: https://www.cgcom.es/sites/default/files/guia_sedaccion_paliativa.pdf.
11. Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica. Última actualización 06/12/2018. [Internet]. Boletín Oficial del Estado nº274. Publicada el 15/11/2002; última actualización el 6/12/2018. Consultado el 25/2/2018 en: https://www.boe.es/buscar/act.php?id=BOE-A-2002-22188.